El sufrimiento neonatal: cómo llegamos a preocuparnos gracias a los datos
Camille Miner explica cómo la medicina basada en la evidencia dio voz a quienes no la tienen: los recién nacidos.

Por Camille Miner
Resumen: Durante gran parte de la historia moderna, los recién nacidos soportaban cirugías sin alivio del dolor. Los médicos creían erróneamente que no podían sentir dolor. Esto comenzó a cambiar en los años 80 y 90, cuando las investigaciones revelaron las respuestas fisiológicas y conductuales al dolor de los recién nacidos, lo que dio lugar a nuevos estándares de atención neonatal. El cambio fue impulsado por el auge de la medicina basada en la evidencia, que sustituyó la tradición y la intuición de los expertos por datos clínicos, lo que finalmente transformó la cirugía infantil y los resultados de salud a nivel mundial.
Millones de recién nacidos o "neonatos" en todo el mundo se someten a cirugías invasivas en sus primeros 28 días de vida. Estos bebés son rápidamente colocados en mesas de operaciones y abiertos, se les insertan tubos en el cuerpo, se les introducen bisturís y fórceps que exploran y manipulan sus órganos nada más llegar al mundo. Y durante décadas, estos recién nacidos eran conscientes de su dolor. Para que las cirugías fueran exitosas, a menudo se les administraban relajantes musculares para paralizar su resistencia, pero aún así sentían las incisiones del bisturí, la cirugía a corazón abierto y la inserción de tubos en el pecho.
Antes de la década de 1980, era un error común pensar que los recién nacidos o "neonatos" no experimentaban dolor intenso. Los expertos médicos se basaban en teorías obsoletas que sugerían que los recién nacidos no podían sentir dolor debido a sus limitaciones de memoria y a que su corteza cerebral aún no había sufrido la mielinización, el proceso mediante el cual las fibras nerviosas desarrollan la capacidad de transmitir rápidamente las señales de dolor. La anestesia general para adormecer completamente al neonato se consideraba demasiado arriesgada para los bebés en aquella época, lo que hacía injustificable la experimentación para la mayoría de los investigadores.
Contrariamente a este mito, en 1987, el Dr. K.J.S. Anand y el Dr. P.R. Hickey descubrieron que los bebés que se sometían a operaciones sin anestesia presentaban respuestas de estrés intenso con picos pronunciados en los niveles de cortisol y adrenalina. En su estudio, los neonatos expresaron respuestas conductuales complejas, lo que demostró que los intentos de los bebés por resistir o evitar el dolor cuando no estaban sedados no eran meros reflejos. El Dr. Anand llevó a cabo posteriormente un ensayo aleatorio con neonatos a los que se les administró fentanilo y descubrió que los que no recibieron anestesia con fentanilo no solo soportaron un dolor intenso, sino que también sufrieron "complicaciones circulatorias y metabólicas después de la operación".
Más tarde, en 2010, los científicos descubrieron que las terminaciones nerviosas que antes se creía que no podían transmitir el dolor al cerebro antes de la mielinización estaban transmitiendo el dolor en los neonatos, pero a un ritmo más lento. Se espera que continúen los avances en este campo, ya que los estudios sobre anestésicos locales y regionales demuestran que estos tratamientos reducen el riesgo de sobredosis neonatal y el uso de opioides.
En 1987, la Academia Americana de Pediatría consideró que las operaciones neonatales sin anestesia local eran poco éticas, y las prácticas médicas estadounidenses pasaron a implementar la anestesia neonatal. Puede parecer fácil suponer que la comunidad médica no los consideraba seres sensibles dignos de procedimientos indoloros. Sin embargo, experimentar con bebés y fentanilo no está exento de riesgos. Por lo tanto, los médicos tenían motivos para perpetuar la tradición y las antiguas prácticas expertas de procedimientos sin anestesia, incluso a costa del sufrimiento de los bebés.
El verdadero impulso para el cambio en el tratamiento neonatal no fue la mera compasión, sino un cambio de paradigma transformador en la práctica médica. Aunque la investigación clínica no era nueva en la medicina, anteriormente los médicos a menudo favorecían la opinión de los médicos con práctica y reputación respetadas. Sin embargo, médicos como el Dr. Gordon Guyatt, de la Universidad McMaster, impulsaron formalmente en la década de 1990 la "medicina basada en la evidencia" (MBE), que "desestima la intuición, la experiencia clínica no sistemática y el razonamiento fisiopatológico como bases suficientes para la toma de decisiones clínicas y hace hincapié en el examen de la evidencia procedente de la investigación clínica". En otras palabras, las opiniones de los médicos individuales no tendrían prioridad sobre la investigación médica respaldada por la evidencia.
La dependencia anterior de la opinión de los expertos creaba datos sesgados y una falta de estandarización de las técnicas procedimentales y los diagnósticos. Así, un médico de California podía realizar una cirugía de reparación de hernia con una técnica radicalmente diferente a la de un médico de Nueva York. Sin embargo, tal y como defendía el movimiento EBM, es poco probable que dos procedimientos diferentes tengan idénticas tasas de éxito. Tras darse cuenta de las ventajas de dar prioridad a las revisiones sistemáticas/metaanálisis, los estudios transversales y los ensayos controlados aleatorios frente a la experiencia de médicos veteranos, la comunidad médica fue capaz de realizar experimentos y obtener resultados más seguros. Además, con la llegada de los historiales médicos digitalizados, el seguimiento de los datos médicos a lo largo del tiempo es mucho más rápido y barato. Gracias a los esfuerzos de los investigadores clínicos y a las pruebas que favorecen a los médicos, vivimos en un mundo lleno de datos e investigaciones capaces de adaptar los anestésicos de alto riesgo a los bebés que acaban de llegar al mundo.
Durante las últimas cuatro décadas, el uso de la anestesia en recién nacidos se ha estandarizado en todos los países desarrollados. Además, con la globalización del conocimiento médico, más países de ingresos bajos y medios tienen acceso a tratamientos anestésicos avanzados capaces de sedar de forma segura a los bebés y prevenir el dolor intenso durante las operaciones. La digitalización de los registros médicos, la formación a distancia y la estandarización de las mejores prácticas han aumentado el acceso global a la anestesia neonatal.
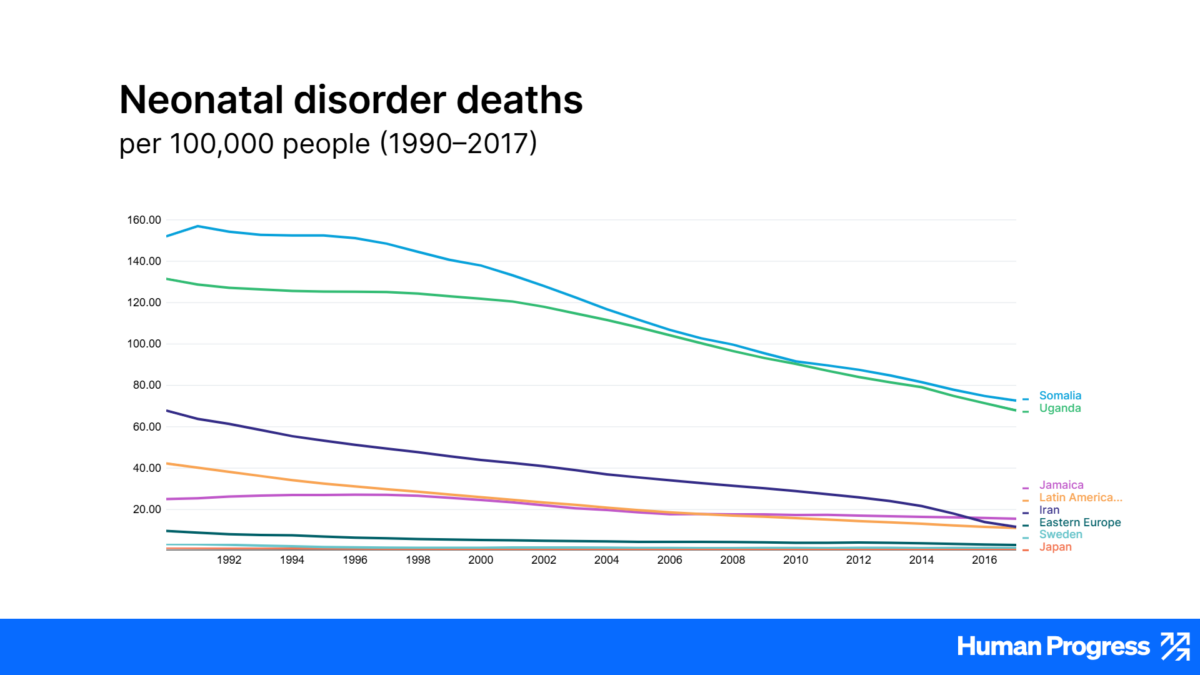
Además, según el Instituto para la Medición y Evaluación de la Salud, las muertes neonatales que se pueden prevenir mediante cirugía neonatal (por ejemplo, defectos congénitos y lesiones por traumatismos durante el parto) también han disminuido considerablemente desde la estandarización internacional de la medicina y el inicio de las iniciativas de salud mundiales. En general, las muertes por trastornos neonatales están disminuyendo drásticamente. Esto se debe en parte a la cirugía, que ahora cuenta con anestesia neonatal segura. Gracias a la difusión y adopción de prácticas médicas y procedimientos anestésicos más avanzados en los países en desarrollo, la desigualdad mundial en el bienestar infantil está disminuyendo en general.
Esta transformación en la atención neonatal no solo representa una mayor sensibilidad hacia el sufrimiento humano, sino que también demuestra cómo la valoración de la investigación empírica nos permite identificar y prevenir ese daño.
Este artículo fue publicado originalmente en HumanProgress.org (Estados Unidos) el 23 de junio de 2025.
